Chiari malformasyonu
Beyincik Sarkması
chiari malformasyonları (beyincik sarkması) Nedir?
Chiari malformasyonları (beyincik sarkması),en basit tanımıyla, beynin kendi evi olan kafatasına tam olarak sığamaması durumudur. Bu durum, beynin arka kısmının, özellikle de denge ve koordinasyondan sorumlu olan beyinciğin, kafatası tabanındaki foramen magnum adı verilen doğal açıklıktan aşağıya, omurilik kanalına doğru sarkmasıyla karakterize bir grup yapısal anormalliktir.
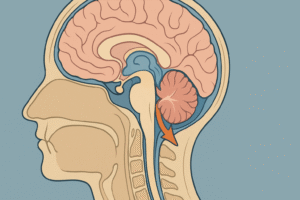
Bu sarkma, sadece bir yer değiştirme olmaktan öte, beyin sapı ve omurilik gibi hayati sinir dokuları üzerinde baskı oluşturur. Daha da önemlisi, beyni ve omuriliği bir yastık gibi saran ve koruyan beyin omurilik sıvısının (BOS) normal dolaşımını engelleyerek bir dizi nörolojik soruna zemin hazırlar. Bu durumun tıbbi literatürdeki yolculuğu, 1890’larda Avusturyalı patolog Hans Chiari’nin öncü çalışmalarıyla başlamıştır. Chiari, bu malformasyonları ilk kez dört farklı tipe ayırarak tanımlamıştır. Yıllar sonra, İsviçreli patolog Julius Arnold, Tip II malformasyonunu miyelomeningosel (bir tür spina bifida veya ayrık omurilik sendromu) ile ilişkilendirmiş ve Arnold’un iki öğrencisi bu özel durumu “Arnold-Chiari malformasyonu” olarak adlandırmıştır. Günümüzde bu terim, genellikle sadece spina bifida ile birlikte görülen Tip II malformasyon için kullanılmaktadır ve diğer tipler için “Chiari malformasyonu” ifadesi tercih edilmektedir. Bu isimlendirme ayrımı bile, hastalığın tek bir durum olmadığını, farklı tiplerinin farklı temel nedenlerden kaynaklandığını ve farklı klinik tablolar sunduğunu gösteren önemli bir detaydır.
Chiari malformasyonlarının nedenleri karmaşıktır ve tiplerine göre farklılık gösterir. Ancak temel mekanizma genellikle bir “domino etkisi” şeklinde ilerler: birincil bir yapısal sorun, ikincil bir sıvı dinamiği sorununu tetikler ve bu da üçüncül ve genellikle en ciddi nörolojik hasara yol açar.
En yaygın tip olan Chiari Tip I’in arkasındaki ana teori, beynin arka bölümünü barındıran kafatası kısmının, yani posterior fossanın (arka kafa çukuru), gelişimsel olarak beyin için yeterli büyüklükte olmamasıdır. Beyin normal boyutlarda gelişirken, evi olan bu kemik yapı dar kalır. Sonuç olarak, beyincik dokusu kendine yer bulamaz ve en zayıf noktadan, yani foramen magnumdan aşağıya doğru itilir veya “fıtıklaşır”. Bu teorinin en güçlü kanıtlarından biri, cerrahi tedavidir. Arka kafa çukurunu genişletmek için yapılan dekompresyon ameliyatından sonra, sarkan beyincik dokusunun tekrar yukarı, normal pozisyonuna doğru hareket ettiğinin gözlemlenmesi, sorunun temelinde yatanın dar bir alan olduğunu desteklemektedir.
Foramen magnumdaki bu sıkışıklık, beyin omurilik sıvısının (BOS) beyin ve omurilik arasındaki serbest dolaşımını bozar. Kalp atışlarıyla senkronize bir şekilde normalde serbestçe akması gereken bu sıvı, bir engele takıldığında anormal basınç dalgalanmaları yaratır. Bu basınç, zamanla sıvının omuriliğin içine sızmasına ve orada siringomiyeli (syrinx) adı verilen sıvı dolu bir kist veya boşluk oluşturmasına neden olabilir. Belirtilerin birçoğunun temelinde yatan bu durum, Chiari’nin en ciddi komplikasyonlarından biridir. Chiari Tip II’de ise mekanizma daha farklıdır. McClone ve Knepper tarafından ortaya atılan teoriye göre, sorun anne karnında başlar. Bebekteki açık omurilik kusuru (miyelomeningosel) nedeniyle sürekli bir BOS sızıntısı olur. Bu sızıntı, beynin içindeki ventrikül adı verilen sıvı odacıklarının normal şekilde genişlemesini engeller ve sonuç olarak tüm arka beyin yapıları bir vakum etkisiyle aşağı doğru çekilir.
Chiari Malformasyonlarında (Beyincik sarkmasında) Genetik Bağlantılar Var Mı?
Chiari’nin sadece mekanik bir sorun olmadığı, bazı durumlarda genetik bir yatkınlığın da rol oynadığına dair kanıtlar artmaktadır. Yapılan araştırmalar, kromozom 1 ve 22’deki bazı mutasyonların, kalıtsal olarak küçük bir arka kafa çukuruna yol açabileceğini göstermiştir. Daha yeni çalışmalar ise özellikle bağ dokusunun yapısını oluşturan kolajen genlerindeki ve kemik gelişimini düzenleyen genlerdeki nadir genetik varyantların Chiari Tip I hastalarında daha sık görüldüğünü ortaya koymuştur. Bu bulgular, hastalığın sadece kemik yapısının boyutlarıyla değil, aynı zamanda bu yapıyı oluşturan dokuların esnekliği ve gelişimiyle de ilişkili olabileceğini düşündürmektedir.
Chiari her zaman doğuştan gelen bir durum değildir. Bazen yaşamın ilerleyen dönemlerinde, beyin dokusunu aşağı iten başka bir durum sonucunda da ortaya çıkabilir. Örneğin, bir beyin tümörü, kist, hidrosefali (beyinde aşırı sıvı birikmesi) veya kafa içi basıncını artıran herhangi bir durum, beyinciği foramen magnuma doğru iterek “edinilmiş” veya “sekonder” bir Chiari tablosu yaratabilir.
CHİARİ (BEYİNCİK SARKMASI) TİPLERİ
Hans Chiari’nin orijinal dörtlü sınıflandırması, MRG teknolojisinin gelişmesiyle birlikte zamanla genişlemiştir. Artık Chiari malformasyonları, farklı anatomik özelliklere ve altta yatan nedenlere sahip bir spektrum olarak kabul edilmektedir. Bu durum, sınıflandırmayı daha karmaşık hale getirmiş ve Tip 0, Tip 1.5 gibi yeni ara formların tanımlanmasına yol açmıştır.
Chiari Tip 0: Bu, en tartışmalı tiplerden biridir. Beyincik sarkması radyolojik olarak 5 mm’nin altında olmasına veya hiç olmamasına rağmen, hastalarda siringomiyeli ve Chiari benzeri semptomlar görülür. Buradaki temel sorunun, sarkmadan ziyade arka kafa çukurundaki sıkışıklık ve bunun neden olduğu BOS akım bozukluğu olduğu düşünülmektedir. Tedavisinin cerrahi dekompresyon olması da bu teoriyi destekler.
Chiari Tip I: En yaygın ve en bilinen tiptir. Beyincik tonsillerinin (beyinciğin alt uçları) foramen magnumdan 5 mm veya daha fazla aşağıya sarkmasıyla tanımlanır. Genellikle başka bir doğumsal anomali eşlik etmez ve semptomlar sıklıkla ergenlik veya yetişkinlik döneminde ortaya çıkar.
Chiari Tip 1.5: Tip I ve Tip II arasında bir geçiş formu olarak kabul edilir. Bu tipte, beyincik tonsillerinin sarkmasına ek olarak, beyin sapının kendisi de belirgin şekilde aşağıya doğru yer değiştirmiştir.
Chiari Tip II (Arnold-Chiari Malformasyonu): Neredeyse her zaman miyelomeningosel (bir spina bifida türü) ile birlikte görülür. Bu tipte sadece tonsiller değil, beyin sapı ve dördüncü ventrikül gibi diğer arka beyin yapıları da omurilik kanalına doğru ciddi şekilde sarkmıştır. Genellikle doğumda teşhis edilir ve hastaların büyük çoğunluğunda hidrosefali de eşlik eder.
Chiari Tip III: Çok nadir görülen ve oldukça ciddi bir formdur. Beyincik ve beyin sapı, kafatasının arkasındaki veya üst boyundaki bir açıklıktan dışarıya doğru, bir kese içinde fıtıklaşır (ensefalosel). Genellikle ciddi nörolojik engellere yol açar.
Chiari Tip IV: Günümüzde artık geçerliliğini yitirmiş ve ayrı bir Chiari tipi olarak kabul edilmeyen bir tanımdır. Sarkma yerine, beyinciğin kendisinin hiç gelişmemesi veya ciddi şekilde az gelişmiş olması (serebellar hipoplazi/aplazi) durumunu ifade eder.
CHİARİ MALFORMASYONU BEYİNCİK SARKMASI NASIL ANLAŞILIR ?
Chiari malformasyonunun en kafa karıştırıcı yönlerinden biri, belirtilerinin çok geniş bir yelpazede olması ve kişiden kişiye büyük farklılıklar göstermesidir. Hatta Chiari Tip I teşhisi alan birçok kişinin hiçbir belirti göstermediği ve tanının tamamen tesadüfen konulduğu unutulmamalıdır. Semptomlar ortaya çıktığında, bunlar genellikle foramen magnumda sıkışan belirli anatomik yapıların fonksiyon bozukluklarını yansıtır. Yani her belirti, aslında vücudun hangi bölümünün baskı altında olduğuna dair bir ipucu verir.
En tipik ve klasik belirti, Valsalva manevrası olarak adlandırılan ve kafa içi basıncını anlık olarak artıran hareketlerle (öksürme, hapşırma, ıkınma, gülme, eğilme) tetiklenen veya şiddetlenen baş ağrısıdır. Bu ağrı genellikle başın arkasında veya ensede hissedilir, keskin, zonklayıcı veya batıcı nitelikte olabilir ve genellikle kısa sürer. Bu ağrıya sıklıkla boyun ağrısı da eşlik eder. Bu belirtinin nedeni, zaten dar olan foramen magnumda, basınç artışıyla birlikte BOS akışının anlık olarak tamamen bloke olması ve hassas sinir dokularının gerilmesidir.
Siringomiyeli (syrinx) geliştiğinde, belirtiler omuriliğin hasar gören bölgesine göre ortaya çıkar. En sık boyun omurlarında geliştiği için, belirtiler genellikle kollarda ve ellerde yoğunlaşır:
“Pelerin Dağılımında” His Kaybı: Omuzlar, sırtın üst kısmı ve kolları kaplayan bir pelerin gibi, bu bölgelerde ağrı ve ısı duyusunun azalması veya kaybolmasıdır. Ancak ilginç bir şekilde, dokunma ve pozisyon hissi korunur. Bu duruma dissosiye duyu kaybı denir.
Kas Güçsüzlüğü ve Atrofi: Özellikle elin küçük kaslarında (ince motor beceriler için kullanılan kaslar) güçsüzlük, beceriksizlik ve zamanla erime (atrofi) görülebilir.
Skolyoz: Özellikle çocukluk ve ergenlik döneminde, omurganın yana doğru anormal eğriliği, siringomiyelinin önemli bir işareti olabilir.
Chiari’nin belirtileri bunlarla sınırlı değildir. Baskının yerine ve şiddetine göre çok çeşitli semptomlar görülebilir:
Beyincik Fonksiyon Bozukluğu Belirtileri: Denge sorunları, sarsak yürüme (ataksi), baş dönmesi (vertigo) ve gözlerde istemsiz ritmik hareketler (nistagmus).
Beyin Sapı ve Kraniyal Sinir Baskısı Belirtileri: Yutma güçlüğü (disfaji), sık sık öğürme veya boğulma hissi, ses kısıklığı, uyku sırasında nefesin durması (uyku apnesi) ve dilde güçsüzlük veya erime.
Diğer Nörolojik Belirtiler: Kollarda ve bacaklarda uyuşma, karıncalanma veya yanma hissi (parestezi), bulanık veya çift görme, ışığa hassasiyet, kulak çınlaması (tinnitus) veya işitme kaybı.
Genel Belirtiler: Kronik yorgunluk, uyku bozuklukları (insomnia) ve depresyon da Chiari hastalarında sıkça rapor edilen durumlardır.
Bebeklerde ve çok küçük çocuklarda, belirtiler daha az belirgindir. Genellikle huzursuzluk, aşırı ağlama, beslenmeyi reddetme, yutma güçlüğü, zayıf ağlama ve yürüme veya konuşma gibi gelişimsel işlevlerde gecikme şeklinde kendini gösterebilir.
Chiari Malformasyonu (Beyincik Sarkması) Tanısı nasıl konulur ?
Chiari malformasyonu tanısı, klinik belirtilerin dikkatli bir şekilde değerlendirilmesi ve ileri görüntüleme tekniklerinin kullanılmasıyla konulur. Tanı sürecindeki yaklaşım, statik bir anatomik ölçümden, fonksiyonel bir fizyolojik değerlendirmeye doğru evrilmiştir. Bu, hastalığın temel sorununun sadece beyinciğin pozisyonu değil, bu pozisyonun BOS dolaşımı üzerindeki fonksiyonel etkisi olduğunu anlamamızdan kaynaklanmaktadır.
Chiari malformasyonu tanısında altın standart yöntem Manyetik Rezonans Görüntüleme’dir. MR, radyasyon kullanmadan, beyin, beyincik, beyin sapı ve omurilik gibi yumuşak dokuların son derece detaylı görüntülerini oluşturur. Bu sayede, beyincik sarkmasının derecesi net bir şekilde ölçülebilir, siringomiyeli veya hidrosefali gibi ek patolojiler saptanabilir ve sinir dokuları üzerindeki baskı doğrudan görüntülenebilir.
Klasik radyolojik tanı kriteri, beyincik tonsillerinin, foramen magnumun ön ve arka kenarlarını birleştiren McRae hattı adı verilen referans çizgisinin 5 mm veya daha fazla altına sarkmasıdır. Ancak bu kural tek başına tanı koymak için yeterli değildir ve mutlak bir sınır olarak görülmemelidir. Çünkü: 5 mm’den daha az sarkması olan (hatta hiç sarkması olmayan – Chiari 0) ancak belirgin semptomları ve siringomiyelisi olan hastalar mevcuttur. 5 mm’den fazla sarkması olup hiçbir belirti göstermeyen çok sayıda asemptomatik birey vardır.
Bu nedenle, radyologlar ve beyin cerrahları sadece sarkma mesafesine değil, aynı zamanda tonsillerin şekline de bakarlar. Normalde yuvarlak olan tonsillerin Chiari’de “sivri” veya “kama şeklinde” (peg-like) bir görünüm alması, sıkışmanın önemli bir bulgusudur.
Standart MR tetkikinin yanında BOS Akım MR tetkiki de görülebilir, BOS akışını gösteren özel bir tekniktir. Bu görüntüler, BOS’un foramen magnumdan geçip geçemediğini, nerede ve ne kadar tıkandığını net bir şekilde ortaya koyar. Özellikle “sınırda” vakalarda (örneğin, 4 mm sarkması olan ama şiddetli öksürük baş ağrısı olan bir hasta) kritik bir rol oynar. BOS akışının ciddi şekilde engellendiğini göstermek, semptomların Chiari ile ilişkili olduğunu kanıtlayarak cerrahi kararını destekleyebilir. Ancak, Cine MRG bulgularının cerrahi sonrası klinik iyileşmeyi ne kadar iyi öngördüğü konusu hala tartışmalıdır ve bu konuda yapılan çalışmalar karışık sonuçlar vermiştir.
Chiari Malformasyonu (Beyincik Sarkması) tedavisi nasıldır ?
Chiari malformasyonu tedavisi, “herkese uyan tek bir reçete” yaklaşımından uzaktır. Tedavi kararı; hastanın yaşına, semptomlarının şiddetine, yaşam kalitesi üzerindeki etkisine ve en önemlisi MRG’de siringomiyeli gibi ilerleyici bir patolojinin olup olmamasına göre kişiselleştirilir. Tedavi seçenekleri temel olarak ikiye ayrılır: konservatif yönetim ve cerrahi müdahale.
Hiçbir belirtisi olmayan (asemptomatik) veya baş ağrısı gibi hafif, yaşam kalitesini ciddi şekilde etkilemeyen semptomları olan hastalar genellikle ilk etapta ameliyat edilmezler. Siringomiyeli olmayan asemptomatik hastalar için cerrahi önerilmeyebilir. Bu hasta grubu belirli aralıklarla kontrole ve gerekirse MR tetkikinin yenilenmesine dayanan düzenli takibe alınırlar. Yapılan çalışmalar, cerrahi uygulanmayan hafif semptomlu veya asemptomatik hastalarda durumun genellikle iyi huylu ve stabil seyrettiğini göstermektedir. Özellikle baş ağrısı, mide bulantısı gibi semptomların kendiliğinden zaman içinde iyileşebileceği gözlemlenmiştir. Denge bozukluğu, duyu kayıpları gibi nörolojik bulguların takip ile iyileşme olasılığı ise daha düşüktür.
CHİARİ MALFORMASYONU BEYİNCİK SARKMASINDA AMELİYAT NE ZAMAN YAPILIR ?
Cerrahi tedavi, semptomların kaynağı olan mekanik sıkışmayı ortadan kaldırmayı hedefler. Siringomiyeli varlığı, genellikle cerrahi kararını destekleyen önemli bir faktördür. Çünkü siringomiyeli, BOS akım bozukluğunun omurilikte ilerleyici hasara yol açtığının objektif bir kanıtıdır ve bu hasarın kalıcı olmasını önlemek için müdahale gerekir.
Ne Zaman Ameliyat Gerekir? (Endikasyonlar):
Yaşam kalitesini önemli ölçüde düşüren, ilaçlara yanıt vermeyen şiddetli ve inatçı semptomlar (özellikle Valsalva ile tetiklenen baş ağrısı).
MR tetkikinde siringomiyeli saptanması, özellikle de takipte büyüdüğü gözlemlenen bir siringomiyeli.
Hidrosefali gelişimi.
Kas gücü kaybı, ilerleyici denge bozukluğu veya yutma güçlüğü gibi objektif ve ilerleyici nörolojik bulgular.
CHİARİ MALFORMASYONU BEYİNCİK SARKMASINDA AMELİYAT NASIL YAPILIR ?
Ameliyatın temel amacı, foramen magnumdaki sıkışıklığı gidererek beyin ve omurilik üzerindeki baskıyı azaltmak ve sıkışan BOS’un normal akışını yeniden sağlamaktır. Bu işlem genellikle şu adımları içerir:
Suboksipital Kraniektomi: Cerrah, kafatasının arka alt kısmından küçük bir kemik parçası çıkarır.
C1 Laminektomi: Gerekli durumlarda, ilk boyun omurunun (C1 veya atlas) arka kemeri de çıkarılarak omurilik üzerindeki baskı daha da azaltılır.
Büyük Tartışma: Duraplasti Gerekli mi?
Kemik çıkarıldıktan sonra, cerrahın önünde iki seçenek vardır ve bu, Chiari cerrahisindeki en büyük tartışma konularından biridir:
Sadece Kemik Dekompresyonu: Bazı cerrahlar, beyni saran dura mater adlı zarı açmadan sadece kemik dekompresyonu yapmayı tercih eder. Bu yaklaşım daha az invazivdir ve en korkulan komplikasyonlardan olan BOS kaçağı ve menenjit riskini önemli ölçüde azaltır. Ancak, dekompresyonun yetersiz kalması riski ve ileride tekrar ameliyat gerekme ihtimali artabilir.
Duraplasti (Dura Yaması): Bazı cerrahlar ise dekompresyonu daha etkili hale getirmek için dura mater’i açar ve alanı genişletmek için sentetik bir materyal veya hastanın kendi vücudundan (genellikle kafa derisinin altındaki bir zardan) alınan bir yama ile kapatır. Bu yöntemin, özellikle siringomiyeli varlığında, semptomların giderilmesi ve nüksün önlenmesinde daha başarılı olduğu düşünülmektedir. Ancak, dura açıldığı için BOS kaçağı, psödomeningosel (dura dışında BOS birikmesi) ve enfeksiyon gibi komplikasyon riskleri de artar.
Cerrahi Başarı Oranları ve Riskler:
Uygun hasta seçimiyle yapılan cerrahi sonrası, hastaların %80 ila %95’inde semptomlarda belirgin bir iyileşme veya en azından durumun stabilize olması (kötüleşmenin durması) sağlanır. Başarı oranları oldukça yüksek olsa da, her cerrahi gibi riskleri vardır. En sık görülen komplikasyonlar arasında BOS kaçağı, psödomeningosel, yara yeri enfeksiyonu, menenjit ve yara iyileşmesi sorunları yer alır. Bu riskler, duraplasti yapılan hastalarda daha yüksektir.
Beyincik Sarkması Sık Sorulan Sorular (FAQ)
-
Beyincik Sarkması teşhisi konulduğunda bir beyin cerrahına görünmeli miyim?
Evet. Chiari malformasyonu ve/veya siringomiyeli teşhisi konan her bireyin, durumun ciddiyetini değerlendirmek, riskleri anlamak ve tedavi seçeneklerini görüşmek üzere bir beyin cerrahına danışması tavsiye edilmektedir.
-
Beyin cerrahı hemen ameliyat mı önerir?
Hayır. Acil durumlar dışında beyin cerrahı, her hastaya otomatik olarak hemen ameliyat önermez. Karar; belirtilerinize, MR bulgularınıza, siringomiyeli olup olmamasına ve bu durumun yaşam kalitenizi ne kadar etkilediğine bağlıdır. Hiçbir belirtisi olmayan birçok hasta sadece düzenli takibe alınır.
-
Ameliyat olmazsam durumum kesinlikle kötüleşir mi?
Kesin değil. Hastalığın doğal seyri (müdahale edilmezse ne olacağı) tam olarak anlaşılamamıştır ve kişiden kişiye değişir. Bazı hastalar yıllarca stabil kalırken, bazıları yavaşça kötüleşebilir ve çok az bir kısmı kendiliğinden iyileşebilir. Ancak siringomiyeli veya ilerleyici nörolojik belirtiler varsa, müdahale edilmediğinde durumun kötüleşme riski daha yüksektir.
-
Ameliyat bir “kür” veya “tam tedavi” midir?
Hayır. Ameliyat, Chiari’yi ortadan kaldıran bir “kür” değil, semptomları hafifletmeyi ve hastalığın ilerlemesini durdurmayı amaçlayan bir “tedavi” yöntemidir. Ameliyat, baskıyı kaldırarak birçok belirtiyi iyileştirebilir, ancak sinir dokusunda ameliyattan önce kalıcı bir hasar meydana gelmişse, bu hasarı geri döndüremeyebilir.
-
Chiari malformasyonu ölümcül bir hastalık mıdır?
Erişkin yaşta tanı konulan hastalarda genelde ölümcül bir durum olarak kabul edilmez. Ancak, çok nadir ve ciddi vakalarda, beyin sapı üzerindeki baskı solunum ve yutma gibi hayati merkezleri ciddi şekilde etkilerse, hayatı tehdit eden komplikasyonlar gelişebilir.
-
Chiari bir tipten diğerine ilerler mi? (Örn: Tip I, Tip II’ye dönüşür mü?)
Hayır bu hastalık için tiplendirmeler bir derecelendirmeyi ifade etmemektedir. Farklı Chiari tiplerinin, anne karnındaki gelişim mekanizmaları farklıdır. Bu nedenle bir tipin zamanla başka bir tipe dönüşmesi söz konusu değildir.
-
Ameliyat sonrası normal hayata dönüş ne kadar sürer?
Hastanede kalış süresi genellikle 2 ila 4 gün arasındadır. Ameliyat sonrası evde toparlanma süreci birkaç hafta sürebilir. Tam iyileşme ve normal aktivitelere dönüş, kişiden kişiye değişmekle birlikte genellikle birkaç hafta ila birkaç ay arasında bir zaman alır. Ameliyat öncesinde ilerlemiş nörolojik defisiti olan hastalarda normal hayata dönüş için gerekli olan rehabilitasyon süreci daha da uzun olabilir.
-
Ameliyat dışında etkili bir tedavi var mı?
Chiari’nin altında yatan yapısal sorunu düzelten tek tedavi cerrahidir. Ancak baş ağrısı, boyun ağrısı, baş dönmesi gibi birçok semptom, ilaçlar, fizik tedavi ve diğer destekleyici terapilerle yönetilebilir ve kontrol altına alınabilir.
REFERANSLAR
- Rodríguez-Blanque, Raquel et al. “Chiari Syndrome: Advances in Epidemiology and Pathogenesis: A Systematic Review.” Journal of clinical medicine vol. 12,20 6694. 23 Oct. 2023,
- Toader C, Ples H, Covache-Busuioc R-A, Costin HP, Bratu B-G, Dumitrascu D-I, Glavan LA, Ciurea AV. Decoding Chiari Malformation and Syringomyelia: From Epidemiology and Genetics to Advanced Diagnosis and Management Strategies. Brain Sciences. 2023; 13(12):1658.
- Hidalgo JA, Tork CA, Varacallo MA. Arnold-Chiari Malformation. [Updated 2023 Sep 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-
- Rosenblum, Jared S et al. “Chiari Malformation (Update on Diagnosis and Treatment).” Neurologic clinics vol. 40,2 (2022): 297-307.
- SS Medicis, Rodriquez EM, Montoya FAM. Chiari Malformations: A Review of the Current Literature. Arch Clin Trial & Case Rep. 2023;2(1):133-
- Sahuquillo J, Moncho D, Ferré A, López-Bermeo D, Sahuquillo-Muxi A, Poca MA. A Critical Update of the Classification of Chiari and Chiari-like Malformations. Journal of Clinical Medicine. 2023; 12(14):4626.
- Hu, Yan et al. “A long-term follow-up study of adults with Chiari malformation type I combined with syringomyelia.” Frontiers in neurology vol. 14 1274971. 1 Dec. 2023,
- “Chiari Malformation: 15 Cases and Review of the Literature”. European Journal of Medical and Health Sciences, vol. 6, no. 4, Aug. 2024, pp. 103-7,
tekirdağ beyincik sarkması ameliyatı tekirdağ chiari ameliyatı
İçerik Son Güncellenme Tarihi:19.11.2025
